Основы общей врачебной практики были заложены в России еще такими великими клиницистами и учеными, как С. П. Боткин, Г. А. Захарьин, Н. И. Пирогов и др. В дореволюционной России комплексный подход к оказанию помощи пациенту реализовывался через институт земских врачей. Широко известно изречение профессора Н. И. Пирогова «Лечите не болезнь, а больного». В советское время до 1950 г. диплом выпускника медицинского института давал право работать и терапевтом, и хирургом, проводить неврологический осмотр, обследование ЛОР-органов, глаз и т. д. К 70-м гг. XX в. победила концепция узкой специализации, которая с одной стороны привела к значительному повышению качества помощи в отдельных областях, но с другой стороны было утрачено видение врачом пациента в целом.
В августе 1992 г. вышел приказ Министерства здравоохранения Российской Федерации № 237, регламентирующий права и обязанности врача общей практики, после чего медицинские вузы начали первичную и последипломную подготовку по соответствующей специальности. В настоящее время врач общей практики (семейный врач) — это специалист, широко ориентированный в основных врачебных специальностях и способный оказать первичную многопрофильную амбулаторную помощь при наиболее распространенных заболеваниях и неотложных состояниях. Одним из преимуществ такой формы первичной медицинской помощи является возможность комплексной оценки образа жизни пациента и всех членов его семьи, их личностных особенностей, семейного анамнеза, что в контексте ранней диагностики и своевременного лечения различных типов «зависимостей» играет очень важную роль.
Санкт-Петербург — первый город в России, где начали работу Центры общей врачебной практики в системе ОМС. Однако наибольшее развитие семейная медицина получила в системе добровольного медицинского страхования и частной практике: врачи общей практики ведут прием в таких известных клиниках, как «Скандинавия», «MEDEM», медицинских центрах «Долголетие», «XXI век», «Династия» и многих других. Нередко своих «домашних» врачей имеют высокопоставленные и материально обеспеченные люди, в то же время статистика показывает высокий риск развития алкоголизма, нарко- и токсикозависимости у молодых людей из состоятельных семей.
С конца XX в. употребление психоактивных веществ во всем мире, в том числе в России, приняло масштабы эпидемии. По данным статистики последних лет в России, регулярно употребляют психоактивные вещества 5,99 миллионов человек, на медицинском учете состоит около 500 тысяч наркоманов, медицинские учреждения могут стационарно пролечить за год не более 50 тысяч человек [1]. Распространенность данной проблемы делает необходимым комплексный подход к ней с участием педагогов, психологов, наркологов, врачей и правоохранительных органов. Как правило, первые симптомы употребления психоактивных веществ остаются не замеченными педагогами и родителями, от которых молодые люди тщательно скрывают свое «увлечение», на ранних стадиях возникновения той или иной зависимости не обращаются они и к врачу-наркологу. Впервые такой пациент может попасть в поле зрения именно медиков первичного звена: терапевтов, педиатров, врачей общей практики, врачей «Скорой помощи», к которым он обращается с соматическими жалобами. В связи с этим для данной категории врачей имеет большое значение наличие базового уровня знаний первых симптомов употребления и передозировки психоактивных веществ, а также способов оказания неотложной медицинской помощи. Данная информация также может помочь родителям и педагогам вовремя распознать первые симптомы употребления психоативных веществ подростком или молодым человеком и успеть предотвратить беду.
Факторы риска употребления психоактивных веществ
Биологические факторы приводят к снижению переносимости интенсивных и/или продолжительных интеллектуальных и эмоциональных нагрузок:
- патология беременности;
- осложненные роды, родовые травмы;
- закрытые черепно-мозговые травмы (сотрясение, ушиб головного мозга);
- любые тяжелые заболевания, протекавшие с нарушением кровообращения головного мозга, сознания.
Социальные факторы:
- воспитание ребенка в неполной семье, отсутствие родных братьев и сестер, постоянная занятость одного из родителей;
- отсутствие в семье установленных правил, четкой дисциплины, должного контроля над действиями ребенка;
- слабые социальные связи, несоблюдение семьей или друзьями норм социального поведения, попустительское отношение семьи и ближайшего окружения к
- насилию, злоупотреблению психоактивными веществами, негативному поведению;
- приобщение в раннем возрасте к «первичным наркотикам» (алкоголь, табак);
- наличие друзей, злоупотребляющих психоактивными веществами или являющихся жертвами насилия в семье;
- случаи насилия или употребления наркотиков в семье;
- недостаточная связь со школой, отсутствие интереса к учебе и работе, плохая успеваемость;
- легкий доступ к наркотикам;
- ранняя сексуальная активность, подростковая беременность;
- давление среды, влияние сверстников.
Психологические факторы — это особенности личности человека, которые ведут к снижению психологического барьера перед началом употребления наркотиков:
- ощущение собственной незначительности и ненужности;
- низкая самооценка и неуверенность в себе;
- недостаточный самоконтроль и самодисциплина;
- неспособность выражать свои чувства и реакции на самого себя, на других и на ситуацию;
- неспособность здраво рассуждать и делать здоровый выбор жизни;
- непонимание и неприятие социальных норм и ценностей.
Наиболее вероятный возраст вовлечения в наркотическую зависимость 15–24 лет, встречаются случаи раннего начала употребления психоактивных веществ (с 8–9 лет).
В ряде исследований [4] были выявлены наиболее частые мотивы первого употребления наркотических веществ несовершеннолетними (рис. 1).
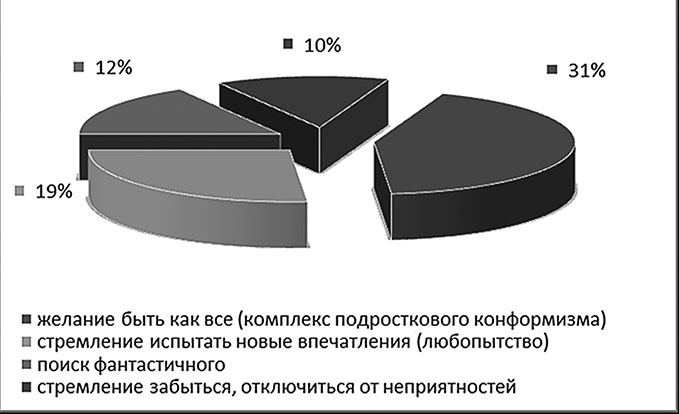
Рис. 1. Наиболее частые причины первого употребления наркотических веществ у несовершеннолетних людей
Классификация психоактивных веществ
К так называемым легальным психоактивным веществам относятся средства, не запрещенные законом к употреблению, хранению и распространению.
- никотин (табак, сигареты, папиросы, сигары);
- алкоголь (все напитки, содержащие этиловый спирт, пиво);
- кофеин (крепкий кофе, чай, кола, компонент энергетических напитков).
Нелегальные психоактивные вещества способны воздействовать на психику человека с высоким риском развития болезненного пристрастия и входят в «Перечень наркотических средств, психотропных веществ и их прекурсоров, подлежащих контролю в Российской Федерации».
1. Опиаты: натуральные и синтетические производные южно-азиатского снотворного мака (самые опасные в плане формирования зависимости наркотики): героин, маковая соломка, опий ацетилированный, опий сырец, метадон и др.
2. Каннабиноиды: наркотические вещества на основе алкалоидов индийской конопли (марихуана, гашиш, анаша, смола каннабиса и др.).
3. Кокаин: получают из листьев кустарника кока, известны такие его производные, как кокаиновая паста, крэк, спидбол.
4. Галлюциногены: ЛСД, псилоцин, псилобицин, экстази, грибы галлюциногенные.
5. Амфетамины: эфедрон, первитин, эфедрин, «спид (скорость)» — психостимулятор на основе амфетамина.
6. Ингалянты: ацетон, бензин, клей «Момент», лак для волос, средства от насекомых.
7. Насвай — никотиносодержащий продукт, наркотик на основе махорки или табака, представляет собой маленькие зеленые шарики или зернышки с неприятным запахом и вкусом.
8. Смеси курительные: спайсы (содержит каннабиноиды).
9. «Соли для ванн»: мефедрон, метилон, метилендиокси-пировалерон и пр.
10. Антидепрессанты и седативные препараты: барбитураты, бензодиазепины и др.
11. Наркотические лекарственные средства.
В клинической практике имеет значение разделение психактивных веществ по механизму действия:
- седатики (успокаивающие): транквилизаторы (снотворные) и вещества группы опиатов (морфий и героин);
- стимуляторы (возбуждающие): перветин («винт»), амфетамин, кокаин, кофеин и никотин;
- психодизлептики (галлюциногены): ЛСД, алкоголь (пиво, вино, водка).
Привыкание (зависимость) и вредное влияние на организм при употреблении так называемых «легальных», или «первичных», наркотиков развивается несколько медленнее по сравнению с истинными наркотическими средствами, но в итоге они оказывают не меньше негативных последствий для психического и физического здоровья человека.
Воздействие никотина на организм человека может быть:
- немедленным: чувство тревоги, а затем наступает релаксация, увеличение частоты сердечных сокращений и временное повышение артериального давления, иногда головокружение, тошнота и понижение аппетита;
- отсроченным: артериальная гипертензия, атеросклеротическая болезнь сердца, облитерация периферических сосудов, в основном нижних конечностей, хронический бронхит, онкологические заболевания легких и полости рта (при курении трубки и жевании табака), повышение толерантности к никотину и быстрое формирование зависимости от него.
Алкоголь накапливается в тканях головного мозга, алкогольная и пивная зависимости развиваются незаметно и быстро. На фоне хронического употреблении алкоголя развивается также серьезная соматическая патология: хроническая алкогольная энцефалопатия и деменция, острые нарушения мозгового кровообращения, дилятационная кардиомиопатия, нарушения ритма сердца, стойкая артериальная гипертензия, гастроэзофагальная рефлюксная болезнь, язвенная болезнь, хронически панкреатит, алкогольная болезнь печени с исходом в цирроз и др.
Регулярное употребление кофеин-содержащих продуктов вызывает чувство тревоги, тахикардию, различные нарушения сердечного ритма, повышение артериального давления, тахипноэ, тремор пальцев рук и ног, нарушение сна, тошноту, рвоту, обострение язвенной болезни, глаукомы.
В последние годы в клинической практике все больше распространяется назначения антидепрессантов, так называемых «таблеток счастья». По данным ученых Мельбурнского университета [5], из четырех тысяч лиц, недавно «познакомившихся» с героином, 40% принимали антидепрессанты.
Одной из разновидностей наркотической зависимости является токсикомания, которая возникает при употреблении токсикоманических (биологических, химических или лекарственных) веществ, вызывающих привыкание. Эти вещества юридически не являются наркотиками, так как не относятся Минздравом к разряду наркотических веществ и на них не распространяется действие уголовных актов, применяемых в отношении наркотиков. Однако влияние этих веществ не менее разрушительно для психологического и физического здоровья человека, причем зависимость наступает раньше и более выражена.
Многие истинные наркотические препараты являются жирорастворимыми токсинами. После попадания в организм они частично накапливаются в жировой ткани и обнаруживаются в ней даже спустя длительное время после отказа от приема наркотиков. Эти токсины продолжают оказывать отрицательное влияние на работу головного мозга, вызывают депрессию, усталость и сильную тягу к наркотикам, что провоцирует человека на новый прием наркотического вещества.
Этапы и признаки постепенной наркотизации
Выделяют пять этапов постепенной наркотизации:
1. Единичное или редкое употребление наркотиков.
2. Многократное их употребление без признаков психической и физической зависимости, сопровождается появлением синдрома измененной реактивности — изменение формы потребления наркотика и формы опьянения от него, снижение толерантности к веществу, исчезновение защитных реакций при передозировке.
3. Наркомания 1-ой степени: синдром психической зависимости — психическое (обсессивное) влечение и способность достижения состояния психического комфорта в интоксикации.
4. Наркомания 2-ой степени: синдром физической зависимости — физическое (компульсивное) влечение, способность достижения состояния физического комфорта в интоксикации и абстинентный синдром.
5. Наркомания последней, 3-ей степени: полная физическая и психическая деградация.
Своевременное (в пределах первых двух вышеописанных этапов) выявление симптомов употребления психоактивных веществ и правильная тактика ведения таких пациентов дает шанс на полный отказ от их употребления в будущем.
В связи с этим для медицинского работника, а также родителей и педагогов важно знать общие симптомы употребления наркотических веществ.
Внешние признаки:
- как правило, бледность кожи, реже — покраснение лица;
- расширенные или суженые зрачки независимо от освещения (рис. 2);
- покрасневшие или мутные глаза, отрешенный взгляд;
- замедленная, невнятная, растянутая речь;
- плохая координация движений: неуклюжие и замедленные движения при отсутствии запаха алкоголя изо рта;
- внешняя неопрятность: сухие волосы, отекшие кисти рук, темные, разрушенные зубы, сутулая осанка;
- изменение аппетита, в том числе усиленная потребность в сладком, жидкости (сгущенка, печенье, шоколад, газировка);
- длительный немотивированный сон в непредусмотренное время;
- длинные рукава одежды всегда, независимо от погоды и обстановки.
Поведенческие признаки:
- увеличивающееся безразличие к происходящему рядом;
- уходы из дома и прогулы в школе;
- трудность в сосредоточении, ухудшение памяти;
- неадекватная реакция на критику;
- частая и неожиданная смена настроения;
- необычные просьбы дать денег;
- пропажи из дома ценностей, одежды и др. вещей;
- частые необъяснимые телефонные звонки с использованием сленговых выражений.
Признаки-«улики»:
- следы от уколов, порезы, синяки;
- свернутые в трубочку бумажки, маленькие ложечки, капсулы, бутылки, пузырьки;
- явное стремление избегать встреч с представителями властей.
При этом имеется ряд специфических симптомов употребления разных групп психоактивных веществ.
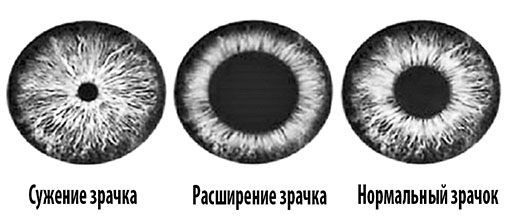 Рис. 2. Внешний вид зрачка в норме и при его патологическом сужении (миоз) или расширении (мидриаз)
Рис. 2. Внешний вид зрачка в норме и при его патологическом сужении (миоз) или расширении (мидриаз)
Признаки наркотического опьянения веществами опиатной группы (героин, опий, маковая соломка и др.): зрачки резко сужены до точек и не расширяются даже в темноте, выраженная бледность кожи, движения почесывания, выраженная сонливость, вялость, расслабленность, угнетение моторики кишечника, запоры, поражения печени из-за низкого качества наркотиков (остатков уксусного ангидрида), сильное снижение иммунитета и подверженность инфекционным заболеваниям, импотенция, характерно очень быстрое (иногда после одного–двух приемов) возникновение сильной психической и физической зависимости.
Признаки употребления психостимуля-торов (кокаин, амфетамин и др.): приподнятое настроение и повышенная активность вплоть до суетливости, глаза блестят, зрачки расширены и не сужаются даже при ярком свете, покраснение лица, возможны некоординированные резкие движения и судорожные подергивания мышц, растормаживается сексуальное влечение, раздраженность и агрессивность, нарушение сна. Однако общий осмотр и физикальное обследование пациента с предполагаемой наркотической интоксикацией далеко не всегда позволяют с уверенностью установить факт употребления наркотиков. В этом случае задача врача-педиатра или терапевта в беседах с родителями подростка или молодого человека, избегая категорических утверждений, акцентировать их внимание на высоком риске появления наркологических проблем у ребенка и настоятельно рекомендовать проведение лабораторного исследования.
На первом этапе оптимальным является использование современных экспресс-тестов, которые свободно продаются в аптечной сети, обладают высокой чувствительностью и позволяют быстро получать сведения об употреблении наркотического вещества, даже если наркотик был употреблен за несколько суток и более (до 2–3 недель) до исследования. Для проведения теста достаточно 3 капель мочи, а вся процедура исследования занимает не более 5 минут. Существуют монотесты для выявления отдельных наркотических веществ (например, тест на опиаты), так и тесты для одновременного выявления нескольких групп наркотиков. В случае отказа подростка или молодого человека собрать анализ мочи существуют экспресс-тесты, позволяющие выявить следы наркотических веществ в пото-жировых выделениях, например с ладоней, в волосах и других биологических средах. Крайне важным для врача-педиатра или терапевта, врача «Скорой помощи» является своевременное выявление признаков отравления психоативными веществами (передозировки), которое возникает при употреблении внутрь токсических доз наркотических веществ и представляет угрозу для жизни пациента.
Отравление психоактивными веществами и оказание первой помощи
Причины возникновения отравления психоактвными веществами:
- смешивание в коктейли различных наркотических средств (в том числе с алкоголем);
- увеличение дозы в результате привыкания (толерантности);
- увеличение дозы с целью суицида;
- избыточная кратность введения препарата;
- использование ранее неизвестного наркотика;
- использование наркотического препарата на фоне острого заболевания;
- использование наркотического вещества после длительного воздержания от приема наркотиков;
- при ошибочном приеме лекарственных средств.
Важно помнить, что смертельное отравление наркотиками в результате передозировки возможно не только у наркомана, но и у человека, впервые принимающего сильнодействующий препарат.
На первой стадии (легкая степень отравления) признаки отравления психоактивными веществами различаются в зависимости от основного характера действия наркотического вещества (табл. 1).
Таблица 1
Признаки легкой степени отравления психоактивными веществами различных групп
|
Передозировка психостимуляторами – паника, страх смерти; – двигательное возбуждение (пострадавший не находит себе места, мечется), тремор кистей рук; – галлюцинации разного вида; – повышение артериального давления (вплоть до развития острого нарушения мозгового кровообращения при передозировке кокаином); – сильная пульсирующая головная боль; – давящая боль в грудной клетке; – учащенный пульс; – влажность кожи, покраснение лица; – расширение зрачков; – выделение пены изо рта, тошнота, рвота |
Передозировка седативными веществами и антидепрессантами – выраженное расслабление мускулатуры: замедленность движений, пребывании в неподвижном состоянии, часто в определенной позе — «на корточках»; – нарушение речи (невнятное произношение); – частичное нарушение сознания (сонливость, сопор); – медленное поверхностное дыхание; – снижение артериального давления; – урежение частоты пульса; – бледность и сухость кожи, посинение губ и кончиков пальцев (акроцианоз); – сужение зрачков (булавочная головка», «маковое зернышко», «точечный зрачок»); – тошнота, рвота |
Определение вида отравляющего токсического вещества по клиническим и лабораторным признакам имеет принципиальное значение, так как большинство психоативных веществ имеет свой антидот, своевременное применение которого облегчит борьбу за жизнь пострадавшего.
На более поздних стадиях различие симптомах отравления нивелируется, постепенная утрата сознания приводит к развитию комы I–III стадии, сопровождающейся потерей реакции на внешние раздражители, урежением частота дыхания и сердцебиений, снижением артериального давления, сужением зрачков с отсутствием их реакции на свет, возможен спазм жевательных мышц, судороги, мышечный гипертонус. На более поздних стадиях снижается температура тела, развивается полиорганная (дыхательная, печеночная, почечная) недостаточность с исходом в отек легких и головного мозга. Около 80% пациентов в состоянии глубокой комы умирают в течение 6–12 часов.
Необходимо помнить, что начальная стадия отравления может быть очень кратковременной, и несмотря на внешнее относительное благополучие, пациент может быстро перейти в коматозное состояние. Поэтому крайне важное значение имеет грамотное оказание первой доврачебной помощи при отравлении наркотическими средствами:
1. В первую очередь необходимо срочно вызвать скорую помощь!
2. Уложить пострадавшего удобно, чтобы не было компрессионного сдавления частей тела.
3. Повернуть голову набок, под голову положить подушку или валик из одежды, расстегнуть одежду для обеспечения свободного доступа свежего воздуха (рис. 3, а).
4. При наличии сознания необходимо организовать промывание желудка: напоить пострадавшего большим количеством теплой воды, солевым раствором и вызвать искусственную рвоту, при этом должен быть обеспечен наклон туловища вперед для профилактики аспирации рвотных масс (рис. 3, б).
Промывание желудка показано при любом пути введения наркотического вещества, так как даже при парентеральном его употреблении часть выделяется через слизистую желудка и подвергается повторному всасыванию, дополнительно отравляя организм человека.
5. Дать пострадавшему любой энтеросорбент (активированный уголь, энтеросгель, полифепам, лактофильтрум, смекту), затем напоить горячим сладким чаем.
6. Проводить профилактику потери сознания: периодически подносить к носу ватный тампон, смоченный в нашатырном спирте.
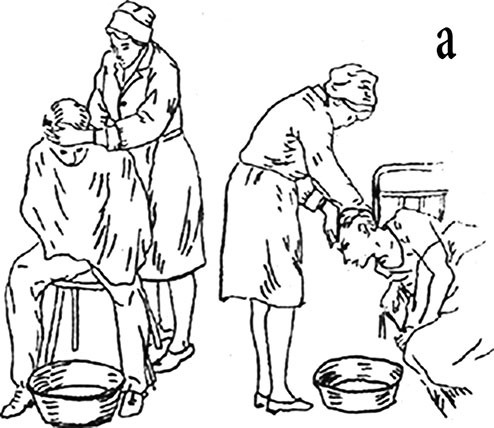
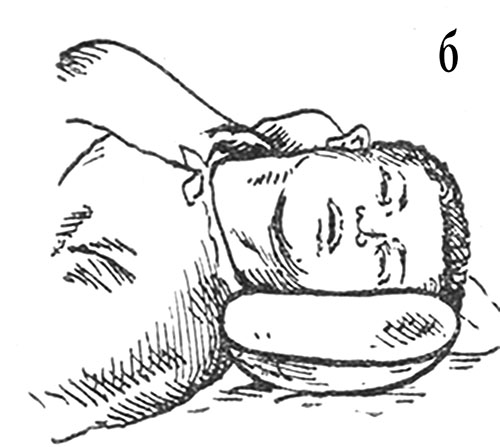
Рис. 3. Правильная укладка пострадавшего пациента (а), правильное положение пациента при рвотном рефлексе (б)
7. Следить, чтобы человек не навредил себе, если он находится в возбужденном состоянии.
8. Если до приезда медиков у человека появились признаки клинической смерти: отсутствует пульс на сонных артериях и нет дыхания, нужно незамедлительно начать непрямой массаж сердца и искусственную вентиляцию легких с периодичностью 15 толчковых движений на 2 продуктивных вдоха.
NB! При оказании первой помощи необходимо помнить, что пациенты с наркоманией как правило, являются носителями различных вирусных инфекций, передающихся через кровь — гепатита В и С, ВИЧ.
Отравление наркотическими веществами чаще всего протекает остро и в большинстве случаев такие пациенты нуждаются в продолжении экстренного лечения в стационарных условиях под наблюдением врача-токсиколога или нарколога. В посткоматозном состоянии, а также при отмене употребления психоактивных веществ развивается синдром абстиненции.
Признаки абстинентного синдрома («ломки»):
1. Гриппоподобное состояние (насморк, ломота в мышцах, суставные боли, повышенная потливость, нарушенный сон или полное отсутствие сна, двигательное возбуждение (человек не может найти себе место), кашель.
2. Признаки отравления (диарея, рвота, головная боль).
На вопрос «Что болит?» могут последовать ответы: «Простыл», «Отравился», «Болят руки и ноги»
Наркотические отравления и длительный прием психоактивных веществ провоцируют серьезные расстройства психики, которые требуют длительного периода лечения и реабилитации, и после выписки пациента осуществляются в психоневрологических диспансерах и специальных реабилитационных центрах. Однако перенесенное отравление и/или длительное употребление психоактивных веществ может стать причиной развития целого комплекса соматических заболеваний. Своевременная диагностика этих заболеваний и грамотное составление плана лечения таких пациентов с привлечением узкопрофильных специалистов также находится в компетенции врача первичного амбулаторного звена (педиатра, терапевта, семейного врача).
Среди заболеваний внутренних систем и органов у нарко- и токсикозависимых лиц лидирующей является патология центральной и периферической нервной системы: очаговые поражения головного и спинного мозга: полный или частичный паралич, или парез, нарушение речи, снижение памяти и интеллекта, периферическая полинейропатия. Также постепенно проявляются и прогрессируют такие соматические заболевания, как токсическая кардиомиопатия, нарушения ритма сердца, бактериальный эндокаридит (для в/в пути введения наркотического вещества специфичен эндокардит трехстворчатого клапана), хронический бронхит, онкологические заболевания полости рта и верхних дыхательных путей (преимущественно при употреблении курительных смесей, насвая), токсический гепатит, язвенная болезнь, хроническая болезнь почек с клинически значимым нарушением ее функции. Присоединение инфекционных заболеваний, таких как гепатит В и С, ВИЧ-инфекция, туберкулез, значительно отягощает течение и прогноз патологии внутренних органов у наркозависимых лиц.
В плане профилактики развития различных вариантов зависимостей в компетенцию врача-терапевта, семейного врача входит своевременное информирование пациентов о правилах здорового образа жизни: необходимости соблюдения режима труда и отдыха, диеты, достаточной физической активности, вреде курения, употребления алкоголя и других психоактивных веществ. В целом, альтернативой наркотического «кайфа» является все, что помогает развиваться индивидуальности человека, способствует его самоопределению как личности, духовному развитию.
Литература
1. Гофман А. Г., Яшкина И. В., Понизовский П. А., Кожинова Т. А. Алкоголизм и наркомания в России // Наркология. 2016. № 2. С. 6–12.
2. Винникова М. А., Шахова С. М. Клинические проявления и общие подходы при синдроме зависимости от синтетических каннабиноидов («Спайс») // Наркология. 2016. № 4. С. 34–43.
3. Пятницкая И. Н., Найденова Н. Г. Подростковая наркология: рук. для врачей. Москва: МИА, 2008. С. 245–252.
4. Афанасьев В. В., Петрова Н. В., Бузанов Д. В., Великова В. Д. Скорая медицинская помощь при отравлении спайсами // Скорая медицинская помощь. 2017. № 1. С. 64–68. doi.org/10.24884/2072-6716-2017-18-1-64-68.
5. Бохан Н. А., Мандель А. И., Иванова С. А. и др. Старые и новые проблемы наркологии в контексте междисциплинарных исследований // Вопросы наркологии. 2017. № 1. С. 26–62.



