 Юрий Иванович ПИРОГОВ,
Юрий Иванович ПИРОГОВ,
кандидат медицинских наук,
руководитель центра экспертной офтальмологии
Немецкой семейной клиники, врач-офтальмолог
Медицинского центра
«Адмиралтейские верфи»
Введение
Реабилитация и лечение пациентов с патологией сетчатки, которые перенесли COVID-19 в условиях эпидемии, продолжает оставаться актуальной задачей. На ситуацию с нашими больными влияют два аспекта. Первый — непосредственное воздействие вируса как первичное повреждение структур глаза, и вторичное, опосредованное воздействие на сетчатку вследствие изменения состояния организма (гипоксия, гипергликемия, воздействие медиаторов воспаления, которые выбрасываются в большом количестве во время «цитокинового шторма»).
Второй аспект — прочие, не связанные с состоянием организма факторы, которые влияют на лечение этой категории больных. В первую очередь к ним относятся эпидемические ограничения, в частности, существенные ограничения плановых посещений клиник пациентами в «первую волну» эпидемии в 2020 г. Немалую роль сыграли и психологические проблемы — вполне обоснованные опасения пациентов заразиться вирусом и заболеть. Также не следует забывать и об экономических сложностях, с которыми столкнулись многие больные и их родственники, — снижение доходов, что сделало медицинскую помощь менее доступной, потому что не вся помощь входит в рамки ОМС или федеральных программ.
Актуальность проблемы
Вирус SARS-CoV-2 является нейротропным, о чем свидетельствуют психоневрологическая симптоматика у пациентов с COVID-19 (включая потерю обоняния, вкуса, интеллектуально-мнестические расстройства). Опубликованы многочисленные наблюдения о появлении обострения хронической патологии сетчатки на фоне инфекции, вызванной вирусом SARS-CoV-2 [1].
Конъюктивит может быть первым симптомом заражения SARS-CoV-2. Даже на ранней стадии заболевания в конъюнктивальной полости у пациентов с COVID-19 может содержаться вирус. Воспалительная реакция при этом наблюдается не во всех случаях, но глазная поверхность у больных, инфицированных коронавирусом, представляет потенциальную опасность [2]. Конъюнктива может служить и воротами для инфекции, поэтому медицинские работники должны обязательно использовать защитные очки. Есть данные литературы, которые свидетельствуют, что в Китае в начале эпидемии врачи, оказывавшие помощь пациентам, не пользовались очками и заражались через конъюнктиву. В этих случаях первым проявлением коронавирусной инфекции у них был конъюктивит [3].
Механизм развития вируса в тканях глаза
В проникновении в глаз вирусов SARS-CoV-2 и SARS-CoV ключевую роль играет ангиотензин-превращающий фермент ACE2 — преобладающий трансмембранный рецептор. Эти рецепторы в конъюнктиве и роговице не найдены, но они обнаружены в сетчатке и водянистой влаге. Возможность поражения сосудистого тракта, сетчатки и зрительного нерва у животных с коронавирусной инфекцией позволяет предположить наличие потенциальных зон поражения глаза у человека [4].
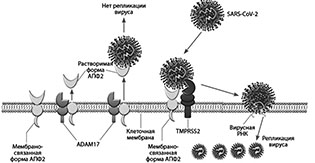
Для понимания степени воздействия коронавируса на орган зрения недавно было выполнено достаточно серьезное фундаментальное исследование. Оно было представлено на интернет-ресурсе, где уже фигурируют научные данные, принятые для опубликования в научных журналах, такие своего рода препринты. Так вот одним из таких фундаментальных исследований, которое показывает на возможность вовлечения в процесс инфицирования сетчатки, является работа, о которой пойдет речь далее [5]. В ходе этой работы установлено, что вирус SARS-CoV-2 проникает в сетчатку, инфицирует фоторецепторы и ганглиозные клетки сетчатки, что является одной из причин жалоб на проблемы с глазами у некоторых пациентов с постковидным синдромом. Объектом исследования этой научной работы являлист так называемые органоиды. Это структуры, которые выращены из полипотентных стволовых клеток сетчатки, в последующем культивирующиеся и уже дифференцирующиеся на слои с присутствием глии и горизонтальных клеток к 123-му дню. Органоиды заражали коронавирусом для того, чтобы понять, есть ли возможность их контаминации в принципе, и как в этих случаях ведут себя клетки сетчатки.
Итак, инфицирование клеток сетчатки коронавирусом подтверждали тестом ПЦР в органоидах, обработанных коронавирусом, где в сравнении с контролем обнаружена вирусная РНК. Присутствие нуклеокапсидных белков в органоидах сетчатки доказано иммунофлюоресценцией. Как же происходит заражение, каков этот механизм? Органоиды сетчатки специально были обработаны антителом против рецептора ACE2, которое блокировало заражение коронавирусом. Таким образом, установлено, что инфицированность клеток сетчатки коронавирусом зависит от функциональных рецепторов ACE2. Оказалось, что клетки, обработанные антителом, практически не давали никакого свечения, что доказывало их предохранение от инфицирования.
Таким образом, из этого исследования можно сделать выводы:
а) более молодые органоиды сетчатки оказались более восприимчивыми к инфекции, чем зрелые;
б) значительно более подвержены заражению ганглиозные клетки сетчатки;
в) получены первые доказательства того, что коронавирус может активно размножаться в ткани сетчатки [6, 7].
Что же происходит дальше после заражения? Дальше происходит реакция иммунной системой на инфекцию. Проникновение SARS-CoV-2 в клетки сетчатки приводит к повышенному образованию таких факторов иммунной системы как интерлейкин 33 и так называемый NLRP1 [4]. Что это за структура? Это так называемая инфламмасома — это белок, который активирует воспаление и апоптоз клеток. Эти факторы негативно влияют на течение хронических дегенеративных заболеваний сетчатки, которые приводят к стойкой утрате зрения.
Неблагоприятное воздействие COVID-19 на пациентов с возрастной макулярной дегенерацией
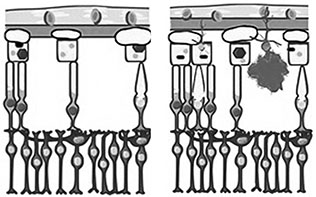
Рис. 2. А — «сухая» форма возрастной макулярной
дегенерации; В — «влажная» форма возрастной
макулярной дегенерации
Возрастная макулярная дегенерация (ВМД) — это весьма распространенное хроническое прогрессирующее многофакторное заболевание, характеризующееся дегенеративным процессом в пигментном эпителии сетчатки, мембране Бруха и хориокапиллярах центральной зоны глазного дна со вторичным поражением нейроэпителия, то есть самой сетчатки, и являющееся основной причиной потери центрального зрения у людей старшей возрастной группы. Заболевание это прогрессирующее, начинается с «сухой» формы: между сетчаткой и хориодеей в этой стадии накапливается клеточный дебрис, так называемые «друзы», в пигментном эпителии сетчатки — липофусцин, фоторецепторные клетки медленно начинают гибнуть, и постепенно зрение ухудшается. Восемьдесят случаев из ста тяжелых офтальмологических нарушений и необратимой слепоты приходится именно на следующую за «сухой», так называемую «влажную» форму возрастной макулярной дегенерации, когда заболевание выходит за пределы сосудистой оболочки и проникает в сетчатку. Выраженный отек сразу же приводит к значительным и стойким нарушениям зрения, которые лечатся очень непросто. В этой стадии аномальный рост сосудов (хориодальная неоваскуляризация) приводит к быстрому увеличению отека сетчатки, вследствие разрушения стенок сосудов происходят кровоизлияния и зона неоваскуляризации быстро начинает увеличиваться, что приводит к значительному и быстрому ухудшению зрения.
В финальной стадии возрастной макулярной дегенерации происходит образование рубца. К сожалению, этот рубец очень сильно изменяет нормальное состояние слоев сетчатки, препятствуя нормальному прохождению света в ней и нервного импульса в зрительном анализаторе, что в результате приводит к снижению остроты зрения до 0,1 и ниже и появлению центральной скотомы.Человек в данном случае видит только парацентральными участками, в которых нет колбочек.
Ключевыми элементами патогенеза неоваскуляризации (основы «влажной» формы возрастной макулярной дегенерации) являются белки семейства vascular endothelial growth factor (VEGF) — фактора роста сосудов эндотелия. Ключевыми белками являются белки VEGF-B и, так называемые PlGF (placenta growth factor).
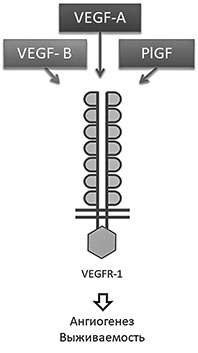
ключевые элементы патогенеза «влажной»
формы возрастной макулярной дегенерации
Белки семейства VEGF играют существенную роль в патогенезе этой стадии заболевания. Они вызывают индукцию ангиогенеза, действуя через рецептор VEGFR-1, VEGF-A и PlGF. Белок VEGF-B, обладающий антиапоптозным потенциалом, поддерживает выживаемость клеток аномальных новообразованных сосудов. Кровеносные сосуды, которые прорастают в сетчатку, вызывают отек и, как следствие, достаточно существенное изменение архитектоники ее слоев. В ряде случаев возникает серозная отслойка пигментного эпителия, а в случае выхода в полость форменных элементов крови отслойка пигментного эпителия из серозной может стать геморрагической. Возникающие в сетчатке или под ней кровоизлияния в последующем трансформируются в рубцы, что приводит к необратимому снижению зрения.
Стандартом лечения «влажной» формы возрастной макулярной дегенерации являются инъекции ингибиторов ангиогенеза, или анти-VEGF-терапия. ВМД — хроническое заболевание, оно требует длительного неоднократного введения этих препаратов. Схема лечения выработана на основании большого количества клинических исследований. На сегодняшний день есть несколько молекул, которые достаточно хорошо изучены, апробированы. Они представляют собой такие структуры, которые улавливают белки VEGF, VEGF-A, VEGF-B. Препарат вводится шприцем непосредственно в стекловидное тело в необходимой дозировке, и делается это с определенной интенсивностью. Механизм действия, ингибиторов ангиогенеза заключается в более высокой степени сродства этих молекул к рецепторам белков в тканях.
Есть несколько режимов, которые применяются для лечения пациентов «влажной» формы возрастной макулярной дегенерации. Сначала требуется 3 ежемесячных введения препарата. Потом на протяжении первого года лечения интервалы увеличиваются до двух месяцев, и во время каждого визита пациента в клинику производится мониторинг: проверяется острота зрения, для оценки состояния сетчатки выполняется оптическая когерентная томография (ОКТ). В дальнейшем интервал между инъекциями еще больше увеличивается под контролем офтальмологического обследования.
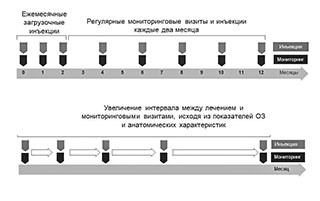
ВМД (первый и второй годы)
Влияние инфицирования SARS-CoV-2 пациентов с патологией сетчатки можно продемонстрировать на клинических примерах. Пациент 72-х лет, у которого была возрастная макулярная дегенерация на обоих глазах. На правом глазу это была 4-я стадия по классификации AREDS, которая представляла собой исход заболевания в виде рубца, с некоррегируемой остротой зрения 0,02. На левом глазу это была ВМД 4-ой стадии с отслойкой пигментного эпителия. То есть та стадия, когда применение ингибиторов ангиогенеза еще может быть эффективным. Острота зрения до начала лечения была 0,5, не коррегировалась. Пока пациент принимал решение о лечении, острота зрения левого глаза у него еще больше снизилась, по данным ОКТ увеличилась высота отслойки пигментного эпителия, появилась отслойка нейроэпителия. Тогда он согласился на рекомендованное лечение. Ему было выполнено 5 инъекций ингибитора ангиогенеза Афлиберцепт. Острота зрения сначала у него поднялась до 0,4, а потом снова достигла 0,5. Больной получал стандартное лечение до тех пор, пока не заразился SARS-CoV-2 в апреле 2020 г. За период, когда он болел новой коронавирусной инфекцией, некоррегируемая острота зрения у него на левом глазу снизилась с 0,5 до 0,04 вследствие появления кистозного макулярного отека. Нельзя исключить, что это осложнение было обусловлено окклюзией сосудов сетчатки, которые часто происходят у пациентов, болеющих коронавирусной инфекцией. И хотя специфических тромботических изменений сетчатки после выписки пациента из инфекционного стационара мы не увидели, картина кистозного макулярного отека со значительным снижением остроты зрения, несомненно, была отражением процесса дестабилизации состояния его сетчатки на фоне тяжелого протекания инфекции SARS-CoV-2.
После 6-ой инъекции ингибитора ангиогенеза острота зрения поднялась до 0,1. Конфигурация сетчатки у него значительно улучшилась и стала напоминать ту, которая была до перенесенной коронавирусной инфекции. Но, к сожалению, способность к чтению у пациента не вернулась и, вероятнее всего, эта проблема уже не будет разрешена.
Влияние пандемии COVID-19 на пациентов с хроническими заболеваниями сетчатки
Для понимания происходящего на фоне пандемии следует сослаться на информацию из тех стран, которые ведут регистры пациентов с этими заболеваниями. Первое, о чем важно сказать, это снижение качества диагностики. Так, у первичных пациентов, по данным американского регистра, проблемы с посещением врача привели к задержке постановки диагноза возрастной макулярной дегенерации, и, как следствие, снижению исходной остроты зрения, в результате чего лечение оказалось менее эффективным [8].
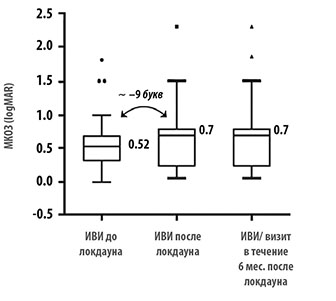
зрения пациентов, пропустивших проведение
интравитреальных инъекций в режиме
«лечить и увеличивать интервал», назначенных
на период локдауна [9]
Есть данные турецкого регистра, которые характеризуют тенденцию в случае ухода пациентов с «проактивного» режима лечения [9].
«Проактивный» режим лечения подразумевает, что пациент, невзирая на состояние сетчатки, которое у него имеется на фоне инъекций, все равно приходит через фиксированные интервалы времени и получает это лечение. Строгое соблюдение рекомендованного интервала приводит к более высоким и стойким результатам. Оказалось, что из-за COVID-19 пришли в клинику для проведения очередной инъекции всего 42 процента пациентов, а средняя продолжительность задержки очередной интравитреальной инъекции составила 13 недель. При этом по шкале ETDRS среднее снижение зрения произошло на 9 букв.
Есть данные регистра США, которые также свидетельствует о том, что отсрочка очередной инъекции ингибиторов ангиогенеза в стекловидное тело на 5,34 недели приводит к значительному ухудшению зрения пациентов и по количеству строчек, и по количеству букв, что также приводит к утрате перспектив лечения [10].

отсрочивания запланированной интравитреальной инъекции
из-за пандемии, где ИВИ — интрави-треальная инъекция,
МКОЗ — максимально корри-
гированная острота зрения
Приведу еще один клинический пример, иллюстрирующий так называемые опосредованные факторы, которые влияют на качество зрения и на качество лечения пациентов с возрастной макулярной дегенерацией. Пациентка 78 лет, у которой была диагностирована возрастная макулярная дегенерация 4-й стадии на одном глазу, 3-й стадии по AREDS на другом, лечилась в нашей клинике до 2019 г. Острота зрения на худшем глазу у нее составляла 0,1 вследствие достаточно большой отслойки пигментного эпителия и хориодальной неоваскуляризации. На лучшем глазу имелись сливные крупные друзы с высоким риском перехода во «влажную» стадию заболевания, но острота зрения там была еще достаточно высока — 0,7. Весной 2020 г. всем жителям нашей страны было рекомендовано сидеть дома и ограничить контакты до минимума. Больная не появлялась в клинике более полугода, и в сентябре 2020 г. некоррегируемая острота зрения снизилась с 0,3 до 0,04 на худшем глазу. На лучшем глазу некоррегируемая острота зрения у нее упала с 0,7 до 0,3 вследствие достаточно высокой отслойки пигментного эпителия. Пациентка вновь обратилась в клинику, потому что утратила способность читать. Лечение ее худшего глаза было признано уже нецелесообразным, а лучшего глаза было возобновлено. Его некоррегируемая острота зрения, несмотря на соблюдение проактивного режима лечения, в настоящее время не превышает 0,4 на фоне медленной положительной динамики в виде регресса отслойки пигментного эпителия и уменьшения толщины сетчатки.
Выводы
Для улучшения организации медицинской помощи пациентам с патологией сетчатки в условиях высокого эпидемического давления возможны организационные меры:
1) с целью выявления симптомов коронавирусной инфекции предварительный скрининг пациентов может быть осуществлен по телефону;
2) очередность лечения возможно осуществить следующим образом: в первую очередь приглашать новых пациентов с неоваскулярной возрастной макулярной дегенерацией на единственном перспективном глазу или остротой зрения 0,5 и ниже на лучшем глазу, а также больных, у которых значительно ухудшилось зрение, например, у пациентов с неоваскулярной глаукомой. Во вторую очередь принимать пациентов с диабетическим и постокклюзионным макулярным отеком ветвей центральной вены сетчатки, у которых лечение было отложено более, чем на шесть месяцев во время первой волны пандемии коронавируса;
3) избегать откладывать визиты более чем на 4–6 месяцев, так как это приводит к необратимому ухудшению зрения даже на фоне возобновления лечения;
4) ограничивать использование оптической когерентной томографии расширенного офтальмологического обследования, если в этом нет очень большой необходимости;
5) отдавать предпочтение простым режимам дозирования и избегать изменений режима дозирования, которые требуют частого посещения врача и мониторинга;
6) в случае с пациентами с неоваскулярной ВМД, получающими интравитреальные инъекции с различными интервалами между уколами, вернуться к последнему максимально эффективному интервалу и соблюдать проведение загрузочных инъекций, отдавая предпочтение препаратам с большей продолжительностью действия;
7) строго соблюдать меры профилактики распространения инфекции и сокращать длительность пребывания пациентов в клинике.
В завершении статьи я хотел бы привести слова профессора Хольца, заведующего кафедрой офтальмологии Боннского университета и президента авторитетнейшего европейского общества специалистов по лечению заболеваний сетчатки EURETINA: «Мы не рассматриваем интравитреальные инъекции как необязательную процедуру, потому что уже в течение многих лет известно что, если лечение ингибитором ангиогенеза не проводится в соответствующие сроки, то у пациентов повышается риск необратимой потери зрения. Таким образом, не может быть и речи о том, чтобы откладывать интравитреальные инъекции на неопределенный срок до тех пор, пока пандемия не закончится, поскольку это нанесет ущерб зрению наших пациентов и качеству их жизни в долгосрочной перспективе».
Литература
1. Fouad I. G. The neuropathological impact of COVID-19: a review // Bull Natl Res Cent. 2021. V. 45(1). P. 19. doi:10.1186/s42269-020-00478-7.
2. Lu C. W., Liu X. F., Jia Z. F. 2019‐nCoV transmission through the ocular surface must not be ignored // Lancet. 2020. V. 395. P. e39. doi: 10. 1136/bjo.2003.035931.
3. Dai X. Peking University Hospital Wang Guangfa disclosed treatment status on Weibo and suspected infec tion without wearing goggles // Beijing News. 2020. Jan 24. URL: http://www.bjnews.com.cn/news/2020/01/23/678189.html (access date: 05.12.2022).
4. Menuchin-Lasowski Y., Schreiber A., Lecanda A. et al. SARS-CoV-2 infects and replicates in photoreceptor and retinal ganglion cells of human retinal organoids // Stem Cell Reports. 2022. V. 17(4). P. 789–803. doi: 10.1016/j.stemcr.2022.02.015; doi: 10.1101/2021.10.09.463766.
5. Sridhar A., Hoshino A., Finkbeiner C. R., Chitsazan A., Dai L., Haugan A. K., Eschenbacher K. M., Jackson D. L., Trapnell C., Bermingham-McDonogh O., Glass I., Reh T. A. Single-Cell Transcriptomic Comparison of Human Fetal Retina, hPSC-Derived Retinal Organoids, and Long-Term Retinal Cultures // Cell Reports. 2020. V. 30(3). P. 1644–1659. doi: 10.1016/j.celrep.2020.01.007.
6. Preenie de S. Senanayake, Drazba J., Shadrach K. et al. Angiotensin II and its receptor subtypes in the human retina // Invest. Ophthalmol. Visual Sci. 2007. V. 48(7). P. 3301–3311. doi: 10.1167/iovs. 06-1024.
7. Holappa M., Vapaatalo H., Vaajanen A. Many faces of renin-angiotensin system — focus on eye // Open Ophthalmol. J. 2017. V. 11(1). P. 122–142. doi: 10.2174/1874364101711010122.
8. Xu D. et al. Real-world vitreoretinal practice patterns during the 2020 COVID-19 pandemic: a nationwide, aggregated health record analysis // Curr Opin Ophthalmol. 2020. V. 31(5). P. 427–434. doi: 10.1097/ICU.0000000000000692.
9. Sevik M. O. et al. The effect of COVID-19 pandemic restrictions on neovascular AMD patients treated with treat-and-extend protocol // Int Ophthalmol. 2021. V. 1(11). P. 2951–2961. doi: 10.1007/s10792-021-01854-6.
10. Song W. et al. The Effect of Delay in Care among Patients Requiring Intravitreal Injections // Ophthalmol Retina. 2021. V. 5(10). P. 975–980. doi: 10.1016/j.oret.2020.12.020.



